Arbejder man med børn og forebyggelse vil man ofte møde spædbørn med torticollis og
plagiocephali (asymmetrisk fladt baghoved). Torticollis ses som en vedvarende lateralflektion af
nakken til den ene side, rotation til modsatte side og reklination (1). Plagiocephali ses ved en
fladhed i den ene side af baghovedet og en let frontal prominens af panden i samme side; derudover
kan der forekomme fremadskydning af samme sides øre (2). Som følge af rygliggende sovestilling
ses både symmetrisk fladt baghoved (brachiocephali) og asymmetrisk fladt baghoved
(plagiocephali).
Fysioterapeuter i primær sektor ser de lette tilfælde, mens sekundær sektoren tager sig af børn med sværere grad af torticollis og plagiocephali. Der er ikke konsensus omkring behandlingen og i kommunerne henvises disse børn ofte med forskellige tillægsdiagnoser fx: kosmetisk problem,
kolik, nedsat trivsel, motorisk forsinkelse og manglende øjenkontakt. Der er behov for, at
børnefysioterapeuter deler deres viden, eftersom erfaringer i praksis kan udvikle sig til
evidensbaserede metoder, hvis de bliver dokumenteret. For at kunne kvalificere den
fysioterapeutiske indsats til børn med torticollis og plagiocephali, mangler der diagnostiske
2 redskaber, klassifikationssystemer og kliniske retningslinier, der også omfatter bevægekvaliteten og generel trivsel udover smerter.
Asymmetri og biomekanik hos børn med torticollis og plagiocephali
I Norge arbejder fysioterapeuter og manuelle terapeuter ud fra tesen, at den asymmetriske holdning hos spædbørn kan skyldes andet og mere end en muskulær dysfunktion. Den asymmetriske holdning anskues som en dysfunktion i bevægeapparatet, hvor fejlstilling af de øvre nakkeled er det primære fokusområde. Via klinisk observation og undersøgelse vurderes kroppens led og tilhørende vævsstrukturer med tanke på mobilitet, stabilitet og smerte. Akershus Universitetssygehus i Norge publicerede i 2011 studiet ”Manual therapy in infantil torticollis: a randomized, controlled pilot study” (3). Det konkluderedes, at der hos børn med moderate symptomer på torticollis, ikke var forskel på manuel behandling og fysioterapi sammenlignet med fysioterapi alene. Det pointeredes dog, at der i studiet var tale om 32 børn med let torticollis; eftersom dem med svær torticollis allerede havde modtaget manuel behandling og derfor blev ekskluderet fra studiet. Uden at sammenhængen var signifikant, var der imidlertid en tendens til, at interventionsgruppen med manuel behandling havde en bedre passiv og aktiv cervical lateralfleksion mod tyngden end kontrolgruppen (3). I Tyskland har man i mange år behandlet torticollis på baggrund af viden om biomekanik hos spædbørn; ”Kopfgelenk Induzierte Symmetrie Störung” (4) og ”Das Tonus Asymmetri Syndrom” (5). Med udgangspunkt i biomekaniske, anatomiske og neuromuskulære forhold er teorien, at tonusforandringer ved fejlstillinger cervicalt kan påvirke flere dele af bevægeapparatet; den cervicothoracale overgang, thoracaldelen, den dorsolumbale overgang og iliosakraldelen.
Caserapport
Osteopater, MT-fysioterapeuter og kiropraktorer i Danmark har faglige forudsætninger for at kunne udrede disse børn. Børnefysioterapeuter må bruge deres kliniske kompetencer. Undertegnede bruger anamnese, observation af spontanmotorikken og funktionsundersøgelser til vurdering af, hvorvidt børn med torticollis og skæve kranier har suboccipitale dysfunktioner. Der foreligger masser af empirisk viden fra bl.a. kurser, praksis og litteratur, men der mangler forskningsbaseret evidens på området. I 2011 udfærdigede jeg en caserapport om en 8 måneder gammel pige med let torticollis. Formålet med caserapporten var at få delt og vurderet anamnese, kliniske observationer og undersøgelsesmetoder. Efter en kandidatuddannelse og en barsel er caserapporten nu endelig 3 blevet færdig. Det følgende er et sammendrag fra caserapporten, der kan rekvireres i sin fulde længde på mail: mette@barnefyssen.dk
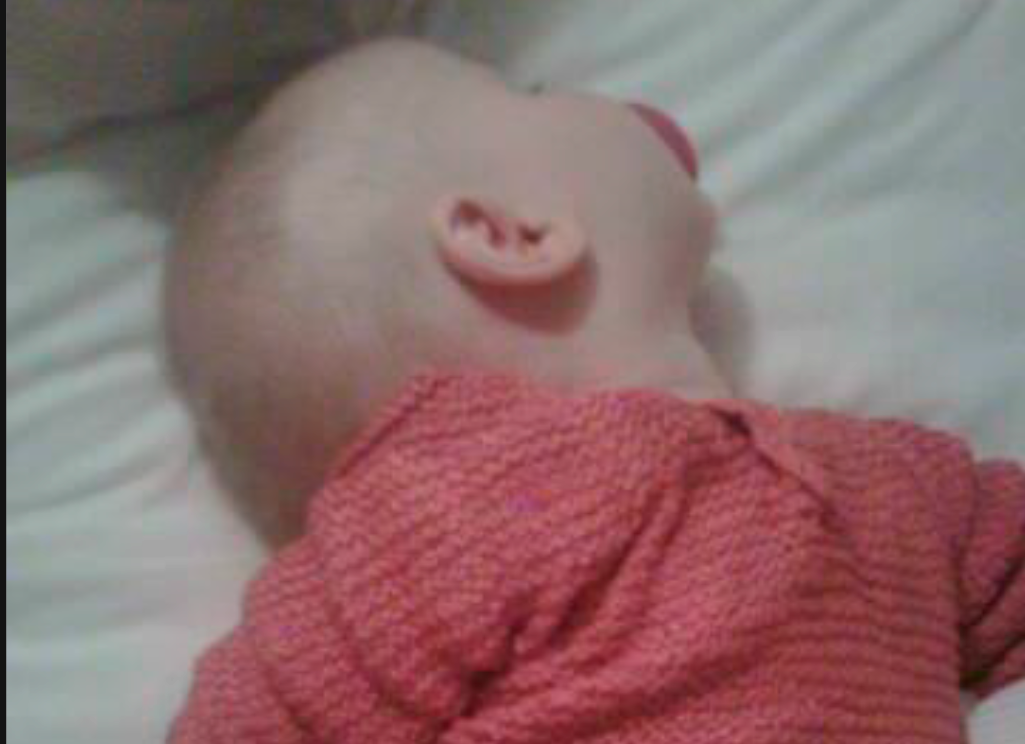
Frejas sovestilling
Case: Freja var en 8 måneder gammel pige. Forældrene henvendte sig, fordi de var bekymrede
over, at Freja havde hovedet hældt på skrå og sov uroligt både om dagen og om natten. Hendes
sovestilling var med hovedet ”unaturligt langt bagover”. Freja blev født 2 uger over tiden ved akut
kejsersnit pga. en uspecificeret hovedstilling efter at have ligget med hovedet drejet skråt i forhold til fødselskanalen. Freja havde kolik; hun græd mange timer hver dag og kunne ikke lide at blive ammet. Hun spiste meget hurtigt. Frejas mor ammede hende liggende eller i tvillingestilling (hvor nakken ikke flekteredes). Moderen beskrev, at Freja altid skreg, når hun blev vejet i sundhedsplejeskens ble, og at hun ikke brød sig om at få løftet benene op, når hun skulle have skiftet ble. Freja brød sig heller ikke om at få en trøje ned over hovedet. Moderen konstaterede tidligt, at Freja var ved at blive skæv i venstre side af baghovedet og lagde hende efterfølgende til at sove på siderne. Freja var som spæd et bekymret barn, der ikke virkede glad. To måneder gammel var Freja til kraniosakralterapeut uden effekt. Sundhedsplejesken påpegede at Freja havde smerter og skrev i barnets bog, da hun var tre måneder gammel: ”hun hælder hovedet til venstre og ligger i bananform og er alt for anspændt i nakken”. Egen læge vurderede at der ikke var grund til bekymring, men sendte Freja videre til privatpraktiserende børnelæge. Børnelægen konkluderede, at der var bevægeindskrænkning til den ene side, men at alt ellers var fint og de skulle sørge for, at hun fik drejet hovedet til den side, hvor der var bevægeindskrænkning. Herefter fik Freja (2-4 mdr. gammel) tre kiropraktiske behandlinger. Ifølge forældrene behandlede kiropraktoren Freja for låsning mellem skulderbladene og i bækkenet og konstaterede at Freja var slasket i bækkenet, men at det var noget der ville gå over, når hun begyndte at kravle. Freja var ½ år gammel, før hun kunne holde sit hoved, når man trak hende op i armene fra rygliggende stilling. Derfor tog forældrene kontakt til en privatpraktiserende fysioterapeut, der vurderede at Freja var hypoton i sin muskulatur og burde ses af børnefysioterapeuterne på sygehuset. Dette blev afslået eftersom Freja tidligere var set af en børnelæge. Forældrene tog herefter kontakt til en privatpraktiserende børnefysioterapeut, der vurderede, at Freja var låst mellem skulderbladene. De blev instrueret i at lave øvelser primært
fra bogen ”leg med din baby”. Freja kunne 8 måneder gammel endnu ikke rulle og forsøgte slet
ikke at løfte hovedet, når hun lå på ryggen.
Ved første undersøgelse var pigens nakke lateralflekteret til venstre, hun havde nedsat mobilitet,
nedsat styrke og nedsat stabilitet af nakken. Desuden asymmetri, nedsat styrke og nedsat stabilitet i truncus. Grovmotorisk var hun ikke alderssvarende og undersøgelsen tydede på, at hun havde en suboccipital dysfunktion som årsag til torticollis. Både anamnesen og undersøgelsen tydede på, at Freja havde smerter og nedsat bevægelighed ved cervicalflektion. I en periode på 5 uger fik Freja tre gange mobiliserende behandling ved kiropraktor samt fysioterapeutiske hjemmeøvelser. Ved anden undersøgelse 5 uger senere var asymmetrien i truncus væk og lateralflektionen i nakken var aftaget. Freja havde fået mere mobilitet i kroppen, men der var stadig blokering suboccipitalt. Freja blev efterfølgende fulgt to gange med anamneseoptag, AIMS test og kvalitative observationer. En sidste opfølgning med anamneseoptag og observationer blev lavet, da Freja var 19 måneder.
I det følgende er udvalgt en del af den aktive undersøgelse, der bruges som dokumentation af effekt i caserapporten. Kliniske observationer af aktiv bevægelighed er nemmere at dokumentere fremfor passiv bevægelse, eftersom børns tonus afhænger af deres humør og velvilje ift. at blive undersøgt.
Tabel 1. Effektmåling på baggrund af funktionsundersøgelsen, første og anden undersøgelse.
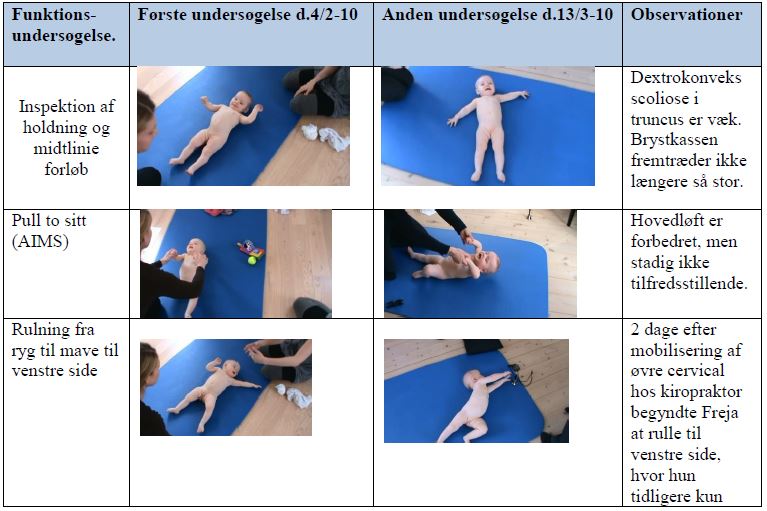

Tabel 1. er en oversigt over ændringer fra første til anden undersøgelse. Efter 5 uger er der øget symmetri i Frejas krop samt postural opretning af nakken. Frejas motoriske bevægelsesrepertoire er udvidet. Freja havde ikke plagiocephali samtidig med torticollis, eftersom forældrene havde valgt at lægge hende til at sove sideliggende. I det følgende tillader jeg mig at komme med en mulig årsagsforklaring på den stigning, der ses i antallet af børn med plagiocephali (6).
Hypotese omkring plagiocephali og den rygliggende stilling
Effekten af den rygliggende stilling ift. spædbarnsdødelighed (7) er indiskutabel, men stillingen fordrer ikke til mobilitet i samme grad som den maveliggende. På baggrund af antagelsen om, at spædbørn der udvikler plagiocephali kan have suboccipitale dysfunktioner ved fødslen opdeles i to kategorier:
- Børn med lette dysfunktioner (lette låsninger), som de selv kan komme ud af, hvis de placeres maveliggende i de vågne timer, med mulighed for bevægelse og træning af holdningsmuskulaturen.
- Børn med sværere dysfunktioner (massive låsninger), der kræver mobiliserende behandling.
I den maveliggende stilling har spædbarnet mulighed for at løfte og bevæge sit hoved i rotation 180°. Det kan tænkes, at der i dag er spædbørn med lejringsbetinget plagiocephali (gruppe 1), som før 1991 (8) selv ville være kommet ud af en let suboccipital fejlstilling ved hjælp af den daværende maveliggende sovestilling og naturlige træning af holdningsmuskulaturen. Den vågne tid i maveliggende stilling er i dag kraftigt beskåret til fordel for den siddende stilling i barnevogne, autostole, hængestole, Bumbostole og på skødet. Nogle forældre tør pga. uvidenhed ikke lægge deres barn på maven, når de er vågne, mens andre synes det er synd for børnene. Kan det tænkes, at det symmetriske flade baghoved (brachiocephali) er en ren lejringsbetinget diagnose, der ses hos tunge børn/flaskebørn der sover meget, mens plagiocephali er en dysfunktionel betinget plagiocephali (fig.1)? Børnene i gruppe 2 har altid eksisteret. Jo ældre et barn bliver, jo sværere bliver det at behandle. Der er risiko for at asymmetri udvikles med alderen og medfører kompenserende kropsstrategier. I forhold til ubalance mellem stabiliserende og mobiliserende muskler beskriver Comerford og Mottram (9), at dysfunktioner er en kombination af nedsat mobilitet (restriction) af den normale bevægelighed og en kompenserende tilstand af øget mobilitet (give). Kroppen har præference for at bevæge sig i dén retning, hvor der er mindst mulig modstand. Hvis retningen, hvor der er mindst modstand, samtidig er den retning med den mindste stabilitet, vil bevægelsen hovedsaligt foregå der. Dette kan øge risikoen for udvikling af patologi (10). Studier af varierende kvalitet beretter om sekundære følger til plagiocephali i form af scoliose (11) og udviklingsmæssige kognitive vanskeligheder (12, 13). Ved dysfunktion i form af nedsat bevægelighed i nakken, ryggen eller bækkenet er det erfaringsmæssigt mest hensigtsfuldt, at mobilisere spædbørn fra 3 måneders alderen, hvor de har begyndende hovedkontrol og dermed mulighed for at bibeholde den nyvundne bevægelighed via træning af holdningsmuskulaturen i kroppen. Ved tilfælde af kolik kan det af hensyn til barnets trivsel være nødvendigt med manuel mobilisering tidligere end ved 3 måneder. Et dansk kohortestudie lavet på baggrund af dataoptegnelser over 101 børn med torticollis og plagiocephali i Region Hovedstaden viser, at 90% af børnene har effekt af konventionel fysioterapi (14). Det er muligt, at de sidste 10% kunne hjælpes ved manuel mobilisering, der mindsker stresset på m. Sternocleidomastoideus, fremmer den cervicale bevægelighed og dermed afhjælper plagiocephali.
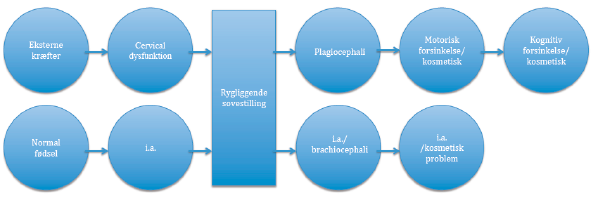
Fig.1. Mulig forklaringssti af plagiocephali og brachiocephali samt udvikling.
Den erfaringsbaserede viden omkring suboccipitale dysfunktioner hos spædbørn er indsamlet gennem mere end 50 år. Det er blevet kaldt et syndrom med den tyske forkortelse KISS-KIDD (4). Ulempen ved et syndromnavn er, at det har afskrækkende effekt specielt ved mangel på evidens. Med udgangspunkt i at plagiocephali og torticollis er en patologi i bevægeapparatet, kan fokus rettes mod bevægekvalitet og udvikling hos børn. Det bør overvejes om medfødte dysfunktioner i ryg og nakke kan være medvirkende årsag til, at nogle mennesker er mere udsatte end andre ved traumer eller arbejdsrelateret besvær i bevægeapparatet. I Svendborg Projektet (15) har man en formodning om, at rygproblemer starter allerede før skolealderen (16, 17). I projektet ”Aktive børn i dagtilbud” skal børnehavebørn (3-6 år) undersøges i Svendborg Projektets tredje del. Det er mit håb, at man indenfor den næste årrække også begynder at kigge på børnene i alderen 0-1 år, i forhold til om nogle former for ryg- og nakkegener kan grundlægges allerede ved fødslen. Børn med torticollis og plagiocephali er et område med ukendt ætiologi og det ville være ønskeligt, om der blev udarbejdet studier og kliniske nationale retningslinier for området.
”Vi er i mål når en undersøkelse av nakken er like naturlig som å kikke i ørene eller lytte på lungene når barn kommer med diverse problemer” (18).
”The appearance of morphologic asymmetries is only a matter of time; any longstanding functional asymmetry will eventually result in a deformity” (19, s.36).
Referencer:
- 1. Binder H, Eng GD, Gaiser JF, Koch B. Congenital Muscular Torticollis: Results of Conservative Management with Long-Term Follow-up in 85 Cases. Arch Phys Rehabil 1987;68;222-5.1. Binder H, Eng GD, Gaiser JF, Koch B. Congenital Muscular Torticollis: Results of Conservative Management with Long-Term Follow-up in 85 Cases. Arch Phys Rehabil 1987;68;222-5.
- 2. Nørholt SE, Christensen L, Østergaard J. Lejringsbetinget Plagiocephali. Tandlægebladet. 2003; 107 (11).
- 3. Haugen EB, Benth J, Nakstad B. Manual Therapy in infantil torticollis: a randomized controlled pilot study. Acta Pædiatrica. 2011;100 (5):687-90.
- 4. Biedermann H. Manual therapy in Children. London, England: Churchill Livingstone; 2004.
- 5. Hülse M, Coenen W. Funktionelle Störungen der Wirbelsäule vom Säuglings-bis zum Kindesalter, das ”Tonus-Asymmetrie-syndrom”. In: Hülse, Neuhuber, Wolff, editors. Die öbere Halswirbelsäule. 1st ed. Heidelberg: Springer; 2005. P.174-82.
- 6. Buus L, Jensen RB, Pedersen B. Ændret incidens af børn med torticollis og kranieasymmetri? En opgørelse på børneafdelingen, Hillerød sygehus i perioden 1994-2000. Forskning i fysioterapi. 2007; (5): 1-8.
- 7. Moon R. SIDS and Other Sleep-Related Infant Deaths: Expansion of Recommendations for a Safe Infant Sleeping Environment. Pediatrics. 2011;128;1030.
- 8. Sundhedsstyrelsen 1991: ”Risiko for pludselig uventet spædbarnsdød kan m ̊aske reduceres”.
- 9. Comerford M.J., Mottram, S.L. Functional Stability Re-training – Principles and Strategies for Managing Mechanical Dysfunction. Man Ther. 2001;6(1);3-14.
- 10. Enoch F. Reliabilitet og validitet af Diagnostiske Tests for Neuromotorisk kontrol af Lumbalcolumna. Syddansk Universitet; Juni 2004;1-69.
- 11. Hawes MC. The use of exercises in the treatment of scoliosis: an evidence-based critical review of the literature. Pediatric rehabilitation. 2003;6;(3-4);171-182.
- 12. Miller RI, Clarren SK. Long-Term Development Outcomes in Patients With Deformational Plagiocephaly. Pediatrics. 2000;105(2);e26.
- 13. Kordestani RK, Patel S, Bard DE, Gurwitch R, Panthal J. Neurodevelopmental delays in children with deformational plagiocephaly. Plast Reconstr Surg. 2006; 117(1);207-20.
- 14. Hautopp L, Wester S, Bang B, Buus L, Grindsted J, Christensen K, Knudsen B, Vinther A. Benefit of physiotherapeutic treatment in children with torticollis. Dan Med J, 2014; 61(12).
- 15. Wedderkopp N, Jespersen E, Franz C, Klakk H, Heidemann M, et al. Study protocol. The Childhood Health, Activity, and Motor Performance School Study Denmark (The CHAMPSstudy DK). BMC Pediatrics. 2012;12(1):128.
- 16. Dyssel C. Rygproblemer i 11-12-års-alderen, Fyns Amts Avis, 7.juni 2014. p.7.
- 17. Sauer P. Danske børn har ondt i ryggen. [19.01.2015] lokaliseret på:17. Sauer P. Danske børn har ondt i ryggen. [19.01.2015] lokaliseret på:http://jyllands-posten.dk/indland/ECE6788538/Danske+børn+har+ondt+i+ryggen/
- 18. Haugen EB, Ahus Universitetshospital Oslo, citat fra mailkorrespondance d. 20. april 2010.
- 19. Vlimmeren LA, Helders PJ, Van Adrichem LN, Engelberth RH. Torticollis and plagiocephali in infancy: Therapeutic strategies. Pediatr Rehabil. 2006;9(1):40-6.